-
0
Patient Assessment
- 0.1 Patient demand
- 0.2 Overarching considerations
- 0.3 Local history
- 0.4 Anatomical location
- 0.5 General patient history
-
0.6
Risk assessment & special high risk categories
- 5.1 Risk assessment & special high risk categories
- 5.2 age
- 5.3 Compliance
- 5.4 Smoking
- 5.5 Drug abuse
- 5.6 Recreational drugs and alcohol abuse
- 5.7 Parafunctions
- 5.8 Diabetes
- 5.9 Osteoporosis
- 5.10 Coagulation disorders and anticoagulant therapy
- 5.11 Steroids
- 5.12 Bisphosphonates
- 5.13 BRONJ / ARONJ
- 5.14 Radiotherapy
- 5.15 Risk factors
-
1
Diagnostics
-
1.1
Clinical Assessment
- 0.1 Lip line
- 0.2 Mouth opening
- 0.3 Vertical dimension
- 0.4 Maxillo-mandibular relationship
- 0.5 TMD
- 0.6 Existing prosthesis
- 0.7 Muco-gingival junction
- 0.8 Hyposalivation and Xerostomia
- 1.2 Clinical findings
-
1.3
Clinical diagnostic assessments
- 2.1 Microbiology
- 2.2 Salivary output
-
1.4
Diagnostic imaging
- 3.1 Imaging overview
- 3.2 Intraoral radiographs
- 3.3 Panoramic
- 3.4 CBCT
- 3.5 CT
- 1.5 Diagnostic prosthodontic guides
-
1.1
Clinical Assessment
-
2
Treatment Options
- 2.1 Mucosally-supported
-
2.2
Implant-retained/supported, general
- 1.1 Prosthodontic options overview
- 1.2 Number of implants maxilla and mandible
- 1.3 Time to function
- 1.4 Submerged or non-submerged
- 1.5 Soft tissue management
- 1.6 Hard tissue management, mandible
- 1.7 Hard tissue management, maxilla
- 1.8 Need for grafting
- 1.9 Healed vs fresh extraction socket
- 1.10 Digital treatment planning protocols
- 2.3 Implant prosthetics - removable
-
2.4
Implant prosthetics - fixed
- 2.5 Comprehensive treatment concepts
-
3
Treatment Procedures
-
3.1
Surgical
-
3.2
Removable prosthetics
-
3.3
Fixed prosthetics
-
3.1
Surgical
- 4 Aftercare
インプラント埋入 - 上顎
Key points
- 解剖学的に重要な構造を障害するリスクが少ない。
- 適切な骨量および骨質でインプラントのアンテロポステリアスプレッドを確保することができる場合は、4本のインプラントですでに十分です。
- 固定式補綴物と可撤式オーバーデンチャーのいずれを選択するかは、患者の年齢と手先の器用さ、好み、審美性ならびに前後的顎間関係によって決定します。
- リップラインの高い症例では、審美的転帰が重要な問題となります。
切開
切開は歯槽頂部または少し離れたlabial foldに行いますが、いずれを選択しても転帰には差がないように思われます。正中線で矢状方向に減張切開を加えると、唇側の粘膜骨膜を反転しやすくなります。インプラントの唇側および口蓋側の両方に角化組織を存在させるよう努めます。
鼻口蓋神経血管束を切断すると、稀に口蓋粘膜にしびれ感を引き起こすことがありますが、たいていは数週間で解消します。上顎の骨量が少ない場合は、鼻口蓋管の内容を除去し、自家骨移植を行う向きもあり、良好な成績が報告されています。インプラントは稀に口蓋神経血管束に到達するほど後方に埋入されることがあります。
初期固定に関する注意事項
骨密度が低い場合は、ドリルホールを小さくしても、良好な初期固定が得られます。初期固定はインプラントの挿入トルク値、ペリオテストまたは共鳴振動周波数分析(RFA)により評価され、これに基づいて即時荷重または遅延荷重のいずれかを選択します。かつて旋削表面のインプラントを使用したときには、上顎で6ヵ月の治癒期間を要しました。
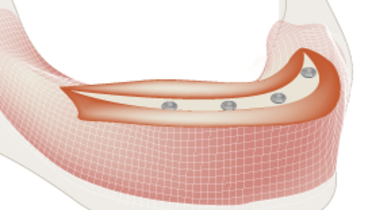
アンテロポステリアスプレッドとインプラントの傾斜
生体力学的には、アンテロポステリアスプレッドは大きい方が有利です。遠心インプラントを後方に傾斜させ、上顎洞前壁と並行に埋入することもできます。この場合は、角度付きアバットメントを使用すると、最適なスクリューアクセスを得ることができます。
また、吸収された上顎の唇側傾斜によりインプラントの前方傾斜が生じた場合も、マルチユニットアバットメントにより代償することができ、適切な並行度が得られます(写真参照)。こうした傾斜インプラントの残存率は、軸方向埋入インプラントとほぼ同じです。
前歯部のインプラントでは開窓が一般的ですが、特に問題を生じることはないように思われます。
インプラントの本数と補綴物の種類に関する注意事項
リップラインの高い患者に固定式補綴物を使用する場合は、補綴修復の担当医に前歯部の自由をより多く残すため、インプラントを背側部に集中させると効果的です。
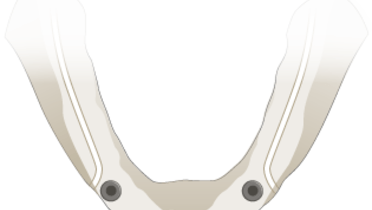
上顎の固定式全顎補綴物を支持するのに最適なインプラントの本数に関してはコンセンサスはありませんが、最低でも4 本のインプラントが埋入されれば、高い予測実現性が得られます。臨床医は、概ね6本のインプラントを埋入する傾向があります。高度上顎骨吸収の症例では、鼻孔底または上顎洞の骨増生術を必要とします。
患者に固定式補綴物を設置する金銭的余裕がない場合、顎間関係がClass IIIの場合、または骨量不足のため適切な位置に必要な数のインプラントを埋入できない場合は、バーアタッチメント・オーバーデンチャーの使用が推奨されます。上顎の吸収が中等度の場合は、非連結式のインプラントを使用する方が望ましい転帰が得られます。