-
0
Patient Assessment
- 0.1 Patient demand
- 0.2 Overarching considerations
- 0.3 Local history
- 0.4 Anatomical location
- 0.5 General patient history
-
0.6
Risk assessment & special high risk categories
- 5.1 Risk assessment & special high risk categories
- 5.2 age
- 5.3 Compliance
- 5.4 Smoking
- 5.5 Drug abuse
- 5.6 Recreational drugs and alcohol abuse
- 5.7 Parafunctions
- 5.8 Diabetes
- 5.9 Osteoporosis
- 5.10 Coagulation disorders and anticoagulant therapy
- 5.11 Steroids
- 5.12 Bisphosphonates
- 5.13 BRONJ / ARONJ
- 5.14 Radiotherapy
- 5.15 Risk factors
-
1
Diagnostics
-
1.1
Clinical Assessment
- 0.1 Lip line
- 0.2 Mouth opening
- 0.3 Vertical dimension
- 0.4 Maxillo-mandibular relationship
- 0.5 TMD
- 0.6 Existing prosthesis
- 0.7 Muco-gingival junction
- 0.8 Hyposalivation and Xerostomia
- 1.2 Clinical findings
-
1.3
Clinical diagnostic assessments
- 2.1 Microbiology
- 2.2 Salivary output
-
1.4
Diagnostic imaging
- 3.1 Imaging overview
- 3.2 Intraoral radiographs
- 3.3 Panoramic
- 3.4 CBCT
- 3.5 CT
- 1.5 Diagnostic prosthodontic guides
-
1.1
Clinical Assessment
-
2
Treatment Options
- 2.1 Mucosally-supported
-
2.2
Implant-retained/supported, general
- 1.1 Prosthodontic options overview
- 1.2 Number of implants maxilla and mandible
- 1.3 Time to function
- 1.4 Submerged or non-submerged
- 1.5 Soft tissue management
- 1.6 Hard tissue management, mandible
- 1.7 Hard tissue management, maxilla
- 1.8 Need for grafting
- 1.9 Healed vs fresh extraction socket
- 1.10 Digital treatment planning protocols
- 2.3 Implant prosthetics - removable
-
2.4
Implant prosthetics - fixed
- 2.5 Comprehensive treatment concepts
-
3
Treatment Procedures
-
3.1
Surgical
-
3.2
Removable prosthetics
-
3.3
Fixed prosthetics
-
3.1
Surgical
- 4 Aftercare
上顎洞底挙上術
Key points
- 上顎洞の骨移植は、上顎無歯顎臼歯部の垂直的骨増生に最も多く用いられているきわめて予測実現性の高い方法です。
- 上顎洞底挙上術は、外方アプローチまたは内方(経歯槽頂)アプローチにより行います。
- 上顎洞底挙上術を行う場合は、インプラントの初期固定に応じて、インプラントを即時または遅延埋入します。
- 上顎洞底挙上術において代用骨は同種骨と同等の有効性を示すことが報告されています。
適応症
上顎臼歯部の残存骨高径<4~6 mmの症例は、上顎洞底挙上術の適応となります[Esposito]。
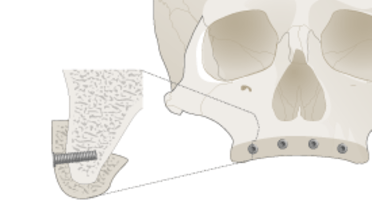
外方アプローチ
上顎洞への外方アクセスは、頬側歯槽面(側方)から行います。シュナイダー膜を挙上し、生じた空隙を骨移植片または代用骨で充填します[Esposito, Schmitt]。インプラントは、上顎洞底挙上術と同時に即時埋入または遅延埋入します。外方アプローチの利点は、全体像を目視で確認できることです。この骨窓を被覆する必要があるかどうかについては、現在も議論が続いています。
内方アプローチ
内方アプローチは、インプラント床から行います。初期ドリリング後、シュナイダー膜を経歯槽頂的にオステオトームにより挙上し、生じた空隙を骨移植片または代用骨で充填したのち、インプラント埋入します。側方アプローチによる上顎洞底挙上術の方が、より多くの骨高径を獲得することができます[Esposito 2010]。
治療プロトコル
インプラントは上顎洞骨移植と同時(1回法)または上顎洞骨移植から4~8ヵ月間後(2回法)のいずれかにより埋入します[Esposito, Schmitt]。これは、インプラントの初期固定に応じて決定します。文献では、1回法の施行に必要とされる最低限の残存骨高径は4 mmと報告されています[Esposito]。
代用骨
上顎洞底挙上術には、さまざまな代用骨材および自家骨移植片を使用することができます[Schmit]。インプラントの残存率および新生骨に関しては、代用骨は粉砕自家骨と差がないことが報告されています[Schmit]。また、代用骨を移植せずに良好な転帰を獲得している例もあります[Pinchasov 2014]。
合併症
最も多い合併症はシュナイダー膜の穿孔です。本合併症の起こる危険性があるのは、アクセスの準備時や膜挙上時です[Esposito 2010]。小さい穿孔であれば、吸収性コラーゲン膜で被覆することができ、そのまま骨移植を遂行することができます。しかし穿孔が大きい場合は、手術を中止する必要があり、骨移植を行うことはできません。再手術を試みる場合は、少なくとも6ヵ月以上の期間をあけます。