-
0
Patient Assessment
- 0.1 Patient demand
- 0.2 Overarching considerations
- 0.3 Local history
- 0.4 Anatomical location
- 0.5 General patient history
-
0.6
Risk assessment & special high risk categories
- 5.1 Risk assessment & special high risk categories
- 5.2 age
- 5.3 Compliance
- 5.4 Smoking
- 5.5 Drug abuse
- 5.6 Recreational drugs and alcohol abuse
- 5.7 Parafunctions
- 5.8 Diabetes
- 5.9 Osteoporosis
- 5.10 Coagulation disorders and anticoagulant therapy
- 5.11 Steroids
- 5.12 Bisphosphonates
- 5.13 BRONJ / ARONJ
- 5.14 Radiotherapy
- 5.15 Risk factors
-
1
Diagnostics
-
1.1
Clinical Assessment
- 0.1 Lip line
- 0.2 Mouth opening
- 0.3 Vertical dimension
- 0.4 Maxillo-mandibular relationship
- 0.5 TMD
- 0.6 Existing prosthesis
- 0.7 Muco-gingival junction
- 0.8 Hyposalivation and Xerostomia
- 1.2 Clinical findings
-
1.3
Clinical diagnostic assessments
- 2.1 Microbiology
- 2.2 Salivary output
-
1.4
Diagnostic imaging
- 3.1 Imaging overview
- 3.2 Intraoral radiographs
- 3.3 Panoramic
- 3.4 CBCT
- 3.5 CT
- 1.5 Diagnostic prosthodontic guides
-
1.1
Clinical Assessment
-
2
Treatment Options
- 2.1 Mucosally-supported
-
2.2
Implant-retained/supported, general
- 1.1 Prosthodontic options overview
- 1.2 Number of implants maxilla and mandible
- 1.3 Time to function
- 1.4 Submerged or non-submerged
- 1.5 Soft tissue management
- 1.6 Hard tissue management, mandible
- 1.7 Hard tissue management, maxilla
- 1.8 Need for grafting
- 1.9 Healed vs fresh extraction socket
- 1.10 Digital treatment planning protocols
- 2.3 Implant prosthetics - removable
-
2.4
Implant prosthetics - fixed
- 2.5 Comprehensive treatment concepts
-
3
Treatment Procedures
-
3.1
Surgical
-
3.2
Removable prosthetics
-
3.3
Fixed prosthetics
-
3.1
Surgical
- 4 Aftercare
年齢
Key points
- 高齢患者では、骨代謝の低下、治癒・結合に要する時間の長期化を考慮。介入は、侵襲を最小限にします。
- 高齢患者では、衛生処置が容易となるよう簡便な設計の補綴物上部構造を検討。無歯顎の期間が長い場合は可撤式義歯を推奨します。
- 年少患者の無歯症または若年性無歯症という稀なケースでは、若年時にインプラント支持による固定式の補綴物も考えられます。
形成不全および年少者の無歯症
小児および青年における、乳歯および/または永久歯の(ほぼ)完全な形成不全の結果として生じる無歯症は極めて稀です。それは、外胚葉異形成症など全身性の基礎疾患の一部であるのが一般的です。無汗性外胚葉異形成症といった亜型も存在し、しばしば精神遅滞との関連が見られます。小児の下顎無歯顎の外観および形状は、乳歯の存在に左右されます。
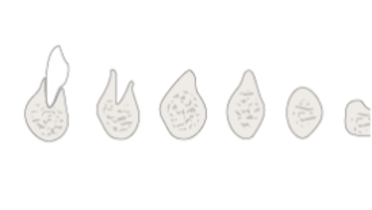
乳歯は発育しているものの永久歯の歯胚が欠損している患者では、高く、しかし非常に細い歯槽突起が見られます。乳歯が抜けた後、歯槽突起は咬合方向を向いた形状を示します(図1)。
しかし、乳歯の同時形成不全(simultaneous agenesis)の患者では、下顎の外観および形状は、局所的に成長可能性が低く、歯槽突起がほぼ完全にないという特徴があります。
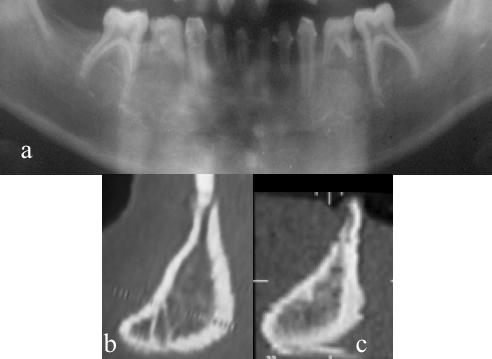
高齢での歯牙欠損症
成人期における歯牙欠損症の進行は、時間の経過とともに歯槽堤吸収を招きます。高齢患者では、顎の外観および形状の変化は、骨の代謝変化も伴います。骨の細胞活動および血管新生は、加齢とともに明白に低下するため、骨の治癒は高齢患者で著しく長期化することになります。その結果、年齢を経るに従って骨とインプラントの表面接触が減少する傾向にあります。しかし、高齢であっても、インプラント失敗のリスク要因になることは示されていません。
年少患者の治療に与える影響
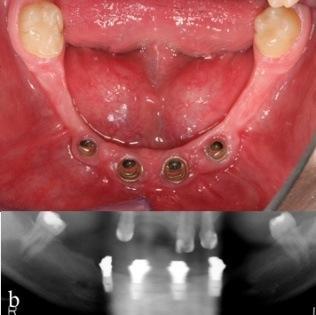
年少患者に対して早期に行う補綴物のリハビリテーションは、上顎、下顎双方の成長の方向に良い影響を与えます。そうした治療は、十分に条件を満たした施設でのみ実施する必要があります。広範な先天欠損が見られる患者では、複数の領域で成長がかなり限定されていることを考慮し、思春期の早い時期にインプラントを埋入することも考えられます(図2)。アバットメントの長さおよび補綴物上部構造の変更により、一定の成長に対応することができます。
高齢患者の治療に与える影響
可能であれば、すべての治療方法および介入に関し侵襲を最小限とし、インプラントの治癒・待時期間を長くとる必要があります。骨増生の処置については、治癒期間の延長を厳格に順守する必要があります。
上部構造は、加齢に伴う手先の器用さの低下や全身の弱さを補うため、簡便な口腔清掃を可能にする必要があります。無歯顎の期間が長く、可撤式義歯に慣れている患者は、固定式上部構造よりも可撤式オーバーデンチャーを好むことが多いと思われます。
これらのガイドラインを適切に順守することにより、インプラントの予後は、「一般的な患者」の予後に近いものとなるでしょう(図3)。