-
0
Patient Assessment
- 0.1 Patient demand
- 0.2 Overarching considerations
- 0.3 Local history
- 0.4 Anatomical location
- 0.5 General patient history
-
0.6
Risk assessment & special high risk categories
- 5.1 Risk assessment & special high risk categories
- 5.2 age
- 5.3 Compliance
- 5.4 Smoking
- 5.5 Drug abuse
- 5.6 Recreational drugs and alcohol abuse
- 5.7 Parafunctions
- 5.8 Diabetes
- 5.9 Osteoporosis
- 5.10 Coagulation disorders and anticoagulant therapy
- 5.11 Steroids
- 5.12 Bisphosphonates
- 5.13 BRONJ / ARONJ
- 5.14 Radiotherapy
- 5.15 Risk factors
-
1
Diagnostics
-
1.1
Clinical Assessment
- 0.1 Lip line
- 0.2 Mouth opening
- 0.3 Vertical dimension
- 0.4 Maxillo-mandibular relationship
- 0.5 TMD
- 0.6 Existing prosthesis
- 0.7 Muco-gingival junction
- 0.8 Hyposalivation and Xerostomia
- 1.2 Clinical findings
-
1.3
Clinical diagnostic assessments
- 2.1 Microbiology
- 2.2 Salivary output
-
1.4
Diagnostic imaging
- 3.1 Imaging overview
- 3.2 Intraoral radiographs
- 3.3 Panoramic
- 3.4 CBCT
- 3.5 CT
- 1.5 Diagnostic prosthodontic guides
-
1.1
Clinical Assessment
-
2
Treatment Options
- 2.1 Mucosally-supported
-
2.2
Implant-retained/supported, general
- 1.1 Prosthodontic options overview
- 1.2 Number of implants maxilla and mandible
- 1.3 Time to function
- 1.4 Submerged or non-submerged
- 1.5 Soft tissue management
- 1.6 Hard tissue management, mandible
- 1.7 Hard tissue management, maxilla
- 1.8 Need for grafting
- 1.9 Healed vs fresh extraction socket
- 1.10 Digital treatment planning protocols
- 2.3 Implant prosthetics - removable
-
2.4
Implant prosthetics - fixed
- 2.5 Comprehensive treatment concepts
-
3
Treatment Procedures
-
3.1
Surgical
-
3.2
Removable prosthetics
-
3.3
Fixed prosthetics
-
3.1
Surgical
- 4 Aftercare
固定式インプラント補綴物の臨床プロトコル
Key points
- 無歯顎患者の口腔リハビリテーションは、特有の臨床手技により構成されます。
- 臨床上の目的を達成するためには、ルーチンプロトコルに従うことが最善です。
- プロビジョナルと固定式補綴物のプロトコルは、ほぼ同じコンセプトに基づいています。
- 口腔衛生のためのアクセスを容易にするため、十分なスペースを確保します。
- 補綴物のプラットフォームを軟組織の上部に挙上するため、インプラントにマルチユニットアバットメントを設置します。
デザインの基準
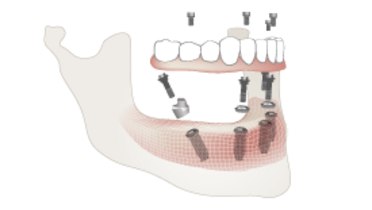
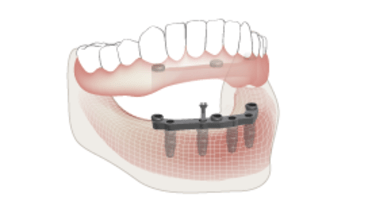
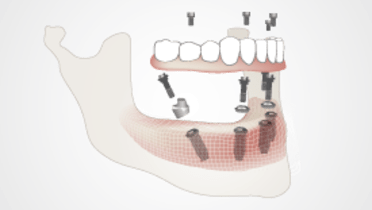
固定式インプラント補綴物は完全に固定され、インプラントにより支持されています。固定式インプラント補綴物の表現には、固定式全部床義歯、術者可撤式固定式補綴物、ハイブリッド補綴物またはオールオン4補綴物など、さまざまな用語が用いられています。
このタイプの補綴物に十分な生体力学的支持を付与するためには、概ね4~6本のインプラントが必要です。固定式全部床義歯の維持および支持に使用する インプラントの本数の最終的な判断は、各症例に特異的な生体力学的要因に基づいて行います。具体的には、修復対象の歯列、歯列弓の形態、骨量および骨質、対合歯列の状態(有歯顎vs.無歯顎)、患者の咬合力ならびに解剖学的制限といった要因が挙げられます。
多くの場合、解剖学的構造に制限があることから、より望ましいアンテリアポステリアスプレッド(APスプレッド)を獲得するため、左右の臼歯部インプラントを 傾斜埋入することにより前歯部インプラントまでの距離を増大させます。APスプレッドは、左右の遠位部のインプラントに可能なカンチレバーの最大長さを算出するもので、最後方インプラントの中心から最前方インプラントの中心までの距離を測定し、1.5倍することにより求められます(Mosby's Dental Dictionary, 2nd edition. © 2008 Elsevier, Inc.)。
製作プロトコル
固定式補綴物の製作では、概形および本 印象を採得します。本印象は個人トレーに辺縁形成を行ってから採得します。辺縁形成は全部床義歯の適切な辺縁形態の獲得に有効であり、ポリビニルシロキサン等の弾性印象材または緑色のモデリングコンパウンドを用います。ポリビニルシロキサン等の弾性印象材とインプラントトランスファーコーピングを使用して本印象を採得します。上顎および下顎無歯顎の咬合床を作製し、適切な口唇支持、咬合高径および発話機能を実現するように調整します。咬合床と咬合器に装着した模型を使用して、顎間関係を記録します。義歯の人工歯を選択し、配列します。次に、ワックス(配列)試適を行い、審美性、咬合および発話機能を確認します。
プロビジョナルまたは最終補綴物
固定式インプラント補綴物は、プロビジョナルまたは最終補綴物として使用されます。最終固定式インプラント補綴物の臨床プロトコルは、重要な手順が1つ多いことを除けば、プロビジョナルの固定式インプラント補綴物のプロトコルとほぼ同じです。1つ増える手順は、フレームワークの試適です。作製した金属またはセラミックのフレームワークを試適し、パッシブフィットをチェックし、人工歯配列と前装材のためのスペースを注意深く評価します。フレームワークの適合が確認できたら、ワックス(配列)試適を行います。
プロビジョナル固定式インプラント補綴物 – 治療手順
1. 概形および本印象の採得。
2. 咬合高径および顎間関係の記録。
3. ワックスパターン(配列)の試適。
4. 補綴物の装着。
5. 装着後評価。
最終固定式インプラント補綴物 – 治療手順
1. 概形および本印象の採得。
2. 咬合高径および顎間関係の記録。
3. ワックスパターン(配列)の試適
4. フレームワークの試適およびフレームワーク上の最終ワックス試適。
5. 補綴物の装着。
6. 装着後評価。