-
0
Patient Assessment
- 0.1 Patient demand
- 0.2 Overarching considerations
- 0.3 Local history
- 0.4 Anatomical location
- 0.5 General patient history
-
0.6
Risk assessment & special high risk categories
- 5.1 Risk assessment & special high risk categories
- 5.2 age
- 5.3 Compliance
- 5.4 Smoking
- 5.5 Drug abuse
- 5.6 Recreational drugs and alcohol abuse
- 5.7 Parafunctions
- 5.8 Diabetes
- 5.9 Osteoporosis
- 5.10 Coagulation disorders and anticoagulant therapy
- 5.11 Steroids
- 5.12 Bisphosphonates
- 5.13 BRONJ / ARONJ
- 5.14 Radiotherapy
- 5.15 Risk factors
-
1
Diagnostics
-
1.1
Clinical Assessment
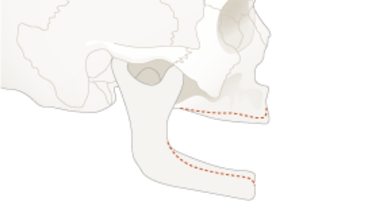
- 0.1 Lip line
- 0.2 Mouth opening
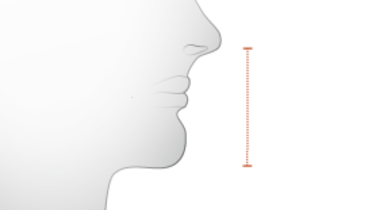
- 0.3 Vertical dimension
- 0.4 Maxillo-mandibular relationship
- 0.5 TMD
- 0.6 Existing prosthesis
- 0.7 Muco-gingival junction
- 0.8 Hyposalivation and Xerostomia
- 1.2 Clinical findings
-
1.3
Clinical diagnostic assessments
- 2.1 Microbiology
- 2.2 Salivary output
-
1.4
Diagnostic imaging
- 3.1 Imaging overview
- 3.2 Intraoral radiographs
- 3.3 Panoramic
- 3.4 CBCT
- 3.5 CT
- 1.5 Diagnostic prosthodontic guides
-
1.1
Clinical Assessment
-
2
Treatment Options
- 2.1 Mucosally-supported
-
2.2
Implant-retained/supported, general
- 1.1 Prosthodontic options overview
- 1.2 Number of implants maxilla and mandible
- 1.3 Time to function
- 1.4 Submerged or non-submerged
- 1.5 Soft tissue management
- 1.6 Hard tissue management, mandible
- 1.7 Hard tissue management, maxilla
- 1.8 Need for grafting
- 1.9 Healed vs fresh extraction socket
- 1.10 Digital treatment planning protocols
- 2.3 Implant prosthetics - removable
-
2.4
Implant prosthetics - fixed
- 2.5 Comprehensive treatment concepts
-
3
Treatment Procedures
-
3.1
Surgical
-
3.2
Removable prosthetics
-
3.3
Fixed prosthetics
-
3.1
Surgical
- 4 Aftercare
歯槽骨吸収および不足
Key points
- 歯槽堤の縮小/吸収は、局所、全身、遺伝の要素が影響しています。
- 無歯顎の残存骨を評価するために頻繁に使用される2D画像は、幅の評価よりも高さの評価に適しています。
- 総義歯と異なり、インプラント支持補綴物は進行する骨吸収を遅らせると考えられています。
歯槽堤の吸収/縮小
抜歯後、残存歯槽堤の頬舌側および垂直的に骨量が減少します。それに続く吸収は進行性であるため、顎の基底骨(basal jaw)に影響が及ぶこともあります。下顎では、下顎神経が歯槽頂部に位置するようになる場合があり、その場合、義歯装着者は痛みを感じます。
歯槽堤高さの減少は、上顎無歯顎よりも下顎無歯顎においてはるかに多く見られます。長期間の義歯装着、性別、BMIが歯槽堤吸収の増加と関連がある一方、年齢は関連がないようです。骨粗しょう症の歯槽堤吸収への有意な影響はまだ示されていませんが、専門機関の最近の研究では、特定の遺伝的要素がこうした骨の変化を決定する可能性があることが示唆されています。
歯科補綴物を保定/支持するために骨内インプラントを挿入すると、顎骨の吸収を遅らせることができます。歯槽堤吸収が進行している場合、臨床的、専門的な画像検査によって、医師は、顎骨の残存領域が短い/狭い骨の中でもインプラントの埋入に最適な部位を把握できるしょう。こうした慎重な評価は、骨増生の侵襲的治療を回避することにつながります。
歯槽骨の不足
外胚葉性形成異常および無歯症の患者、または唇裂口蓋裂症候群の患者には、歯槽骨の不足が見られることがあります。歯がないことは、顎骨の適切な大きさへの発達を妨げ、その結果利用できる骨量では、あらかじめ骨増生治療を行わないと骨内インプラントの埋入が困難である場合が多々あります。治療の一環として、骨の年齢および成長を測定し、インプラント埋入の時期を見極めます。
また、歯槽骨の不足は、骨質に及ぶ場合もあります。例えば、上顎結節は主に骨髄腔と脂肪組織から成り、女性患者は石灰化した骨梁の量が男性より少ないのが一般的です。また、下顎の遠心部位も骨石灰化が大変不良であることがあります。スパイラルCTスキャンは骨密度の定量化をハンスフィールド単位で可能にする一方、CBCT画像による骨密度測定は信頼性が劣ります。