-
0
Patient Assessment
- 0.1 Patient demand
- 0.2 Overarching considerations
- 0.3 Local history
- 0.4 Anatomical location
- 0.5 General patient history
-
0.6
Risk assessment & special high risk categories
- 5.1 Risk assessment & special high risk categories
- 5.2 age
- 5.3 Compliance
- 5.4 Smoking
- 5.5 Drug abuse
- 5.6 Recreational drugs and alcohol abuse
- 5.7 Parafunctions
- 5.8 Diabetes
- 5.9 Osteoporosis
- 5.10 Coagulation disorders and anticoagulant therapy
- 5.11 Steroids
- 5.12 Bisphosphonates
- 5.13 BRONJ / ARONJ
- 5.14 Radiotherapy
- 5.15 Risk factors
-
1
Diagnostics
-
1.1
Clinical Assessment
- 0.1 Lip line
- 0.2 Mouth opening
- 0.3 Vertical dimension
- 0.4 Maxillo-mandibular relationship
- 0.5 TMD
- 0.6 Existing prosthesis
- 0.7 Muco-gingival junction
- 0.8 Hyposalivation and Xerostomia
- 1.2 Clinical findings
-
1.3
Clinical diagnostic assessments
- 2.1 Microbiology
- 2.2 Salivary output
-
1.4
Diagnostic imaging
- 3.1 Imaging overview
- 3.2 Intraoral radiographs
- 3.3 Panoramic
- 3.4 CBCT
- 3.5 CT
- 1.5 Diagnostic prosthodontic guides
-
1.1
Clinical Assessment
-
2
Treatment Options
- 2.1 Mucosally-supported
-
2.2
Implant-retained/supported, general
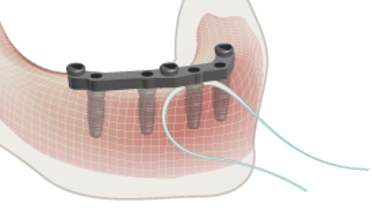
- 1.1 Prosthodontic options overview
- 1.2 Number of implants maxilla and mandible
- 1.3 Time to function
- 1.4 Submerged or non-submerged
- 1.5 Soft tissue management
- 1.6 Hard tissue management, mandible
- 1.7 Hard tissue management, maxilla
- 1.8 Need for grafting
- 1.9 Healed vs fresh extraction socket
- 1.10 Digital treatment planning protocols
- 2.3 Implant prosthetics - removable
-
2.4
Implant prosthetics - fixed
- 2.5 Comprehensive treatment concepts
-
3
Treatment Procedures
-
3.1
Surgical
-
3.2
Removable prosthetics
-
3.3
Fixed prosthetics
-
3.1
Surgical
- 4 Aftercare
包括的な検討
Key points
- 完全無歯顎は生活に支障をきたす可能性があります。
- 治療計画は押し付けるのではなく、患者の希望、期待、費用負担能力に応じて調整します。
- 成功は多数の要素が影響します。
重要な役割を果たすのは、患者の適応能力と受け止め方です。
適正なQOLをどのように実現するか?
第一の目的は、正常な口腔機能を得ることです。それには、咀嚼だけでなく、話すこと、笑うことなどが含まれます。
患者によって適応能力は大きく異なります。可撤式義歯に満足する人もいれば、唇に隠れて他の人には見えない部位であっても気にする人もいます。
医師は自分の考えを押し付けるのではなく、全身および局所の病理学、年齢、経歴/社会的立場、自尊心、経済的状況を考慮し、患者の期待に添うよう努力する必要があります。
提案する治療方法が患者の要求に近ければ近いほど、患者は治療の段階や長期的な見通しをより深く理解し、結果を成功に導く可能性が高まります。
話を先に進める前に、患者の考えに耳を傾け、わかりやすい説明を行い、十分に考えることに時間をかける必要があります。コンピューターで作成した治療計画等の画像は、補助的な資料として有用です。可能性、予測される結果、最終的な合併症のほか、失敗さえもはっきりと示すことで、信頼関係は深まります。
治療のフォローアップをどのように行うか?
患者は、治療が手術または補綴物の装着で終わるのではないことを最初から理解する必要があります。治療後のメンテナンスは、重要な治療の一部です。
新しい状況に早く適応するよう指導することにより、満足感を高めることができます。咀嚼に関しては、インプラントによる新たな触感に患者を慣れさせる必要があります。
発話能力に問題がある場合は、数カ月の適応期間または言語治療を検討しなくてはなりません。審美性については、患者は常に機能時に結果を評価します。つまり、唇を引っ込めずに話したり、笑ったりできるかということです。
長期的なメンテナンスケアは、患者の健康に役立つ要素や、問題が生じさらに治療が必要となった場合に状況の悪化を阻止します。