-
0
Patient Assessment
- 0.1 Patient Demand
- 0.2 Anatomical location
-
0.3
Patient History
- 2.1 General patient history
- 2.2 Local history
-
0.4
Risk Assessment
- 3.1 Risk Assessment Overview
- 3.2 Age
- 3.3 Patient Compliance
- 3.4 Smoking
- 3.5 Drug Abuse
- 3.6 Recreational Drug and Alcohol Abuse
- 3.7 Condition of Natural Teeth
- 3.8 Parafunctions
- 3.9 Diabetes
- 3.10 Anticoagulants
- 3.11 Osteoporosis
- 3.12 Bisphosphonates
- 3.13 MRONJ
- 3.14 Steroids
- 3.15 Radiotherapy
- 3.16 Risk factors
-
1
Diagnostics
-
2
Treatment Options
-
2.1
Treatment planning
- 0.1 Non-implant based treatment options
- 0.2 Treatment planning conventional, model based, non-guided, semi-guided
- 0.3 Digital treatment planning
- 0.4 NobelClinician and digital workflow
- 0.5 Implant position considerations overview
- 0.6 Soft tissue condition and morphology
- 0.7 Site development, soft tissue management
- 0.8 Hard tissue and bone quality
- 0.9 Site development, hard tissue management
- 0.10 Time to function
- 0.11 Submerged vs non-submerged
- 0.12 Healed or fresh extraction socket
- 0.13 Screw-retained vs. cement-retained
- 0.14 Angulated Screw Channel system (ASC)
- 2.2 Treatment options esthetic zone
- 2.3 Treatment options posterior zone
- 2.4 Comprehensive treatment concepts
-
2.1
Treatment planning
-
3
Treatment Procedures
-
3.1
Treatment procedures general considerations
- 0.1 Anesthesia
- 0.2 peri-operative care
- 0.3 Flap- or flapless
- 0.4 Non-guided protocol
- 0.5 Semi-guided protocol
- 0.6 Guided protocol overview
- 0.7 Guided protocol NobelGuide
- 0.8 Parallel implant placement considerations
- 0.9 Tapered implant placement considerations
- 0.10 3D implant position
- 0.11 Implant insertion torque
- 0.12 Intra-operative complications
- 0.13 Impression procedures, digital impressions, intraoral scanning
- 3.2 Treatment procedures esthetic zone surgical
- 3.3 Treatment procedures esthetic zone prosthetic
- 3.4 Treatment procedures posterior zone surgical
- 3.5 Treatment procedures posterior zone prosthetic
-
3.1
Treatment procedures general considerations
-
4
Aftercare
画像診断の概要
Key points
- 単独歯欠損の修復では、画像診断はきわめて重要な要素の1つです。
- 多くの症例は、口内法X線撮影のみで歯槽骨や隣在歯を十分に評価することができます。
- 残存骨量や解剖学的ランドマークとの近接性を評価するためには、断層撮影が有効です。
- 3次元撮像法の登場により、術前のインプラント計画作成やガイデッドサージェリーが可能になりました。
緒言
単独歯欠損を修復するための治療計画作成においては、画像診断は重要な要素です。
徹底した診査を行わないうちにX線撮影を行ってはなりません。適切な撮像法を選択するためには、費用と放射線被曝量を考慮する必要があります。単独歯欠損の修復に可撤式義歯を計画している場合は、臨床症状や徴候がない限り、無歯顎領域のX線撮影を行う必要はありません。固定式義歯を計画している場合は、根尖部や歯牙および歯周構造を評価するため、支台歯の口内法X線撮影を行います。従来のX線撮影法による写真を評価し、不十分と判定された場合に限り、補助的に断層撮影を行います。スパイラルCTは、コーンビームCT(CBCT)と比較して放射線照射量が高くなります。
3D撮像法
3D撮像法の主な利点は次のとおりです。
- 手術を行う前に顎骨の形態と解剖学的特徴を分析することができます。
- 隣在歯の歯根、神経管、上顎洞壁、辺縁皮質骨等の重要構造を確認することができます。
- フィルムのポジショニング不良による誤差を防ぐことができます。
- 傾斜埋入インプラントやショートインプラントのように、骨移植を行わないインプラント埋入が可能になります。
インプラント埋入部位や解剖学的構造の特徴を3D視覚化することにより、手術や補綴に関して、より適切な意思決定を行うことができます。
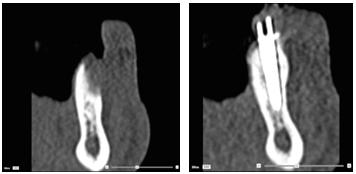
図1および2:インプラント埋入および骨再生誘導法の前(左)および後(右)のCTスキャン画像。
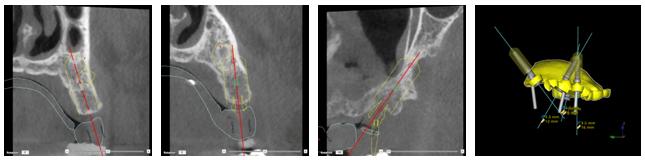
ガイデッドサージェリー
コンピュータ支援によるテンプレートを用いたインプラントの治療計画作成および埋入には、断層撮影が不可欠です。
また、一般的なガイデッドサージェリーシステムは、診断用セットアップをスキャニングし、解剖学的構造のスキャンデータと相関させて表示することにより、補綴転帰を視覚化することができるため、骨と補綴物の両方の見地から理想的な埋入を行うことができます。
ガイデッドサージェリーは、術前のインプラント治療計画作成と、患者、外科医および補綴歯科医による適切なコミュニケーションを可能にしました。コンピュータガイデッド補綴修復の主な利点の1つは術後の疼痛や腫脹が少ないことですが、逆にバイオロジカルコストは高くなる可能性があります。電離放射線への医療被曝とこれに伴う危険性を常に考慮に入れ、これを上回る利益を患者に提供する必要があります。
要約
ある患者に対して選択するべき撮像法は、症例、治療段階のほか、歯科医の経験によっても異なりますが、デンタルチームに必要な診断情報を獲得できる撮像法の選択肢をすべて検討し、As Low As Reasonably Achievable(ALARA)(合理的に達成可能な限り低く)の原則を適用する必要があります。