-
0
Patient Assessment
- 0.1 Patient Demand
- 0.2 Anatomical location
-
0.3
Patient History
- 2.1 General patient history
- 2.2 Local history
-
0.4
Risk Assessment
- 3.1 Risk Assessment Overview
- 3.2 Age
- 3.3 Patient Compliance
- 3.4 Smoking
- 3.5 Drug Abuse
- 3.6 Recreational Drug and Alcohol Abuse
- 3.7 Condition of Natural Teeth
- 3.8 Parafunctions
- 3.9 Diabetes
- 3.10 Anticoagulants
- 3.11 Osteoporosis
- 3.12 Bisphosphonates
- 3.13 MRONJ
- 3.14 Steroids
- 3.15 Radiotherapy
- 3.16 Risk factors
-
1
Diagnostics
-
2
Treatment Options
-
2.1
Treatment planning
- 0.1 Non-implant based treatment options
- 0.2 Treatment planning conventional, model based, non-guided, semi-guided
- 0.3 Digital treatment planning
- 0.4 NobelClinician and digital workflow
- 0.5 Implant position considerations overview
- 0.6 Soft tissue condition and morphology
- 0.7 Site development, soft tissue management
- 0.8 Hard tissue and bone quality
- 0.9 Site development, hard tissue management
- 0.10 Time to function
- 0.11 Submerged vs non-submerged
- 0.12 Healed or fresh extraction socket
- 0.13 Screw-retained vs. cement-retained
- 0.14 Angulated Screw Channel system (ASC)
- 2.2 Treatment options esthetic zone
- 2.3 Treatment options posterior zone
- 2.4 Comprehensive treatment concepts
-
2.1
Treatment planning
-
3
Treatment Procedures
-
3.1
Treatment procedures general considerations
- 0.1 Anesthesia
- 0.2 peri-operative care
- 0.3 Flap- or flapless
- 0.4 Non-guided protocol
- 0.5 Semi-guided protocol
- 0.6 Guided protocol overview
- 0.7 Guided protocol NobelGuide
- 0.8 Parallel implant placement considerations
- 0.9 Tapered implant placement considerations
- 0.10 3D implant position
- 0.11 Implant insertion torque
- 0.12 Intra-operative complications
- 0.13 Impression procedures, digital impressions, intraoral scanning
- 3.2 Treatment procedures esthetic zone surgical
- 3.3 Treatment procedures esthetic zone prosthetic
- 3.4 Treatment procedures posterior zone surgical
- 3.5 Treatment procedures posterior zone prosthetic
-
3.1
Treatment procedures general considerations
-
4
Aftercare
骨量と隣在歯間スペース
Key points
- 利用可能な顎骨の量を評価するため、従来の口内法X線写真により近遠心的および垂直的寸法を測定します。頬舌的寸法は断層画像により測定します。
- 利用可能な骨寸法に基づいて治療法を選択します。
- 隣在歯の歯根の解剖学的位置を確認します。
骨量/隣在歯間スペース
単独歯欠損部の残存骨量は、主として歯の欠損原因を反映します。欠損が先天性欠如歯による場合は、歯槽頂の主に頬舌的寸法の発達が不十分であることが示唆されますが、保存不能歯の抜去による場合は、全方向の骨寸法に減少がみられます。上顎側切歯部および下顎中切歯部または側切歯部の残存骨量は、近遠心方向5~6mm、頬舌方向<4mmであるのが一般的です。
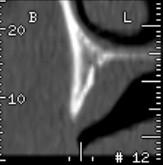
図1:上顎側切歯部の頬舌的骨幅が不十分であることを示すX線像。
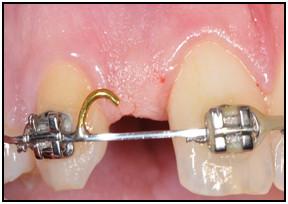
図2:上顎側切歯部の隣在歯間スペースが少ないことを示す写真。
隣在歯が無傷の場合は、歯科矯正、レジン接着固定式部分義歯または骨造成術施行後のインプラント埋入を検討します。
インプラント治療を行う前に残存骨の高さを評価し、オトガイ孔および下歯槽神経の上に十分な頬舌的骨幅があることを確認します。下顎臼歯部の欠損は、大半が断層画像を必要とします。インプラント埋入窩の根尖側と神経構造との間に必ず安全な距離を確保します。
上顎小臼歯または大臼歯の欠損は、総じて上顎洞の下方拡張を引き起こすため、従来型のインプラント治療は実施できない可能性があります。このように解剖学的構造に変化が生じた場合は、骨造成術または従来型の歯牙支持補綴物といった別の治療法が必要になります。
隣在歯の歯根が根尖側で収束しており、歯周靱帯または歯根のセメント質に偶発的接触すると、インプラントを埋入することができなくなるため、注意が必要です。埋入窩形成中に歯根先端部の血管を切断してしまうと、歯髄壊死を引き起こすおそれがあります。
単独歯欠損の症例で利用可能な骨量を適切に評価するためには、従来の口内法X線撮影による評価を行ったのち、とりわけ神経や血管のような解剖学的ランドマークとの近接性を確認するため、断層撮影が必要になる場合があります。