-
0
Patient Assessment
- 0.1 Patient Demand
- 0.2 Anatomical location
-
0.3
Patient History
- 2.1 General patient history
- 2.2 Local history
-
0.4
Risk Assessment
- 3.1 Risk Assessment Overview
- 3.2 Age
- 3.3 Patient Compliance
- 3.4 Smoking
- 3.5 Drug Abuse
- 3.6 Recreational Drug and Alcohol Abuse
- 3.7 Condition of Natural Teeth
- 3.8 Parafunctions
- 3.9 Diabetes
- 3.10 Anticoagulants
- 3.11 Osteoporosis
- 3.12 Bisphosphonates
- 3.13 MRONJ
- 3.14 Steroids
- 3.15 Radiotherapy
- 3.16 Risk factors
-
1
Diagnostics
-
2
Treatment Options
-
2.1
Treatment planning
- 0.1 Non-implant based treatment options
- 0.2 Treatment planning conventional, model based, non-guided, semi-guided
- 0.3 Digital treatment planning
- 0.4 NobelClinician and digital workflow
- 0.5 Implant position considerations overview
- 0.6 Soft tissue condition and morphology
- 0.7 Site development, soft tissue management
- 0.8 Hard tissue and bone quality
- 0.9 Site development, hard tissue management
- 0.10 Time to function
- 0.11 Submerged vs non-submerged
- 0.12 Healed or fresh extraction socket
- 0.13 Screw-retained vs. cement-retained
- 0.14 Angulated Screw Channel system (ASC)
- 2.2 Treatment options esthetic zone
- 2.3 Treatment options posterior zone
- 2.4 Comprehensive treatment concepts
-
2.1
Treatment planning
-
3
Treatment Procedures
-
3.1
Treatment procedures general considerations
- 0.1 Anesthesia
- 0.2 peri-operative care
- 0.3 Flap- or flapless
- 0.4 Non-guided protocol
- 0.5 Semi-guided protocol
- 0.6 Guided protocol overview
- 0.7 Guided protocol NobelGuide
- 0.8 Parallel implant placement considerations
- 0.9 Tapered implant placement considerations
- 0.10 3D implant position
- 0.11 Implant insertion torque
- 0.12 Intra-operative complications
- 0.13 Impression procedures, digital impressions, intraoral scanning
- 3.2 Treatment procedures esthetic zone surgical
- 3.3 Treatment procedures esthetic zone prosthetic
- 3.4 Treatment procedures posterior zone surgical
- 3.5 Treatment procedures posterior zone prosthetic
-
3.1
Treatment procedures general considerations
-
4
Aftercare
ノーベルクリニシャンとデジタルワークフロー
Key points
- デジタルワークフロー
- スマートフュージョン:ノーベルプロセラ 2GスキャナーとCBCT
- ノーベルガイド・インプラント埋入
- 模型に基づく補綴計画作成手法
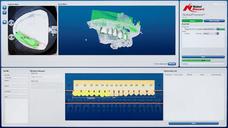
スマートフュージョン
ノーベルクリニシャン・ソフトウェアは、患者のCBCTスキャンデータをノーベルプロセラ2Gスキャナーから得た模型およびワックスアップのスキャンデータと一体化することにより、デジタル治療計画を作成します。これら2種類のスキャンデータをノーベルクリニシャンで統合する、この特別な機能および技術は、「スマートフュージョン」と呼ばれています。この技術では、患者のCTスキャンデータを1回取得するだけで済みます。
補綴主導の治療計画作成
このデジタル治療計画作成手法では、補綴専門医または歯科技工士による理想的な補綴物のポジション決定から始まる、いわゆる「逆計画法」が奨励されます。これにより、補綴主導の、インプラントのポジショニングおよび埋入の最適化を円滑に行うことが可能です。
CTスキャン
CTスキャンの手順には、同一の顎の歯冠全体のスキャン、隣接する金属または合金製補綴物による人為構造の制約等、いくつかの留意すべき前提条件があります。後のスマートフュージョンのプロセスにおいて歯系組織を正確に特定するためには、スキャンを行っている間、コットンロールを使用し両顎を広げることが何より重要となります。CTとノーベルプロセラのスキャンデータを正しく重ね合わせる(スマートフュージョン)ためには、残存歯が6本以上必要です。
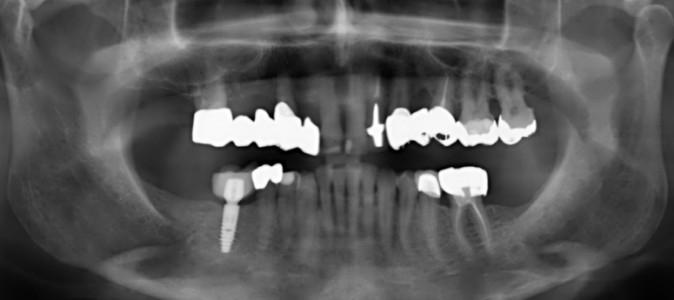
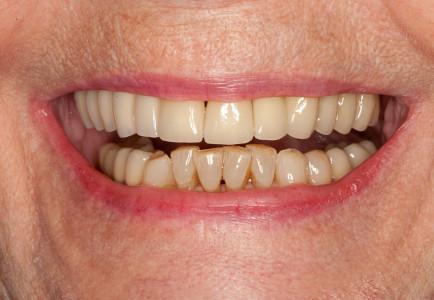
図1:パノラマX線写真: 患者の希望は、上顎の完全修復。ブリッジ・アバットメントを支える#16 (#3 UNIV)および #13 (#6 UNIV)の歯は、根分岐部病変(#16)および歯槽骨喪失進行(#13)により、抜歯の適応となる。
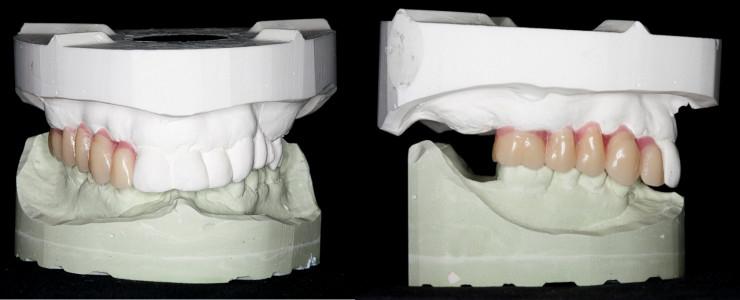
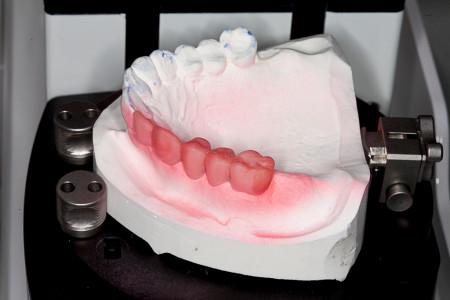
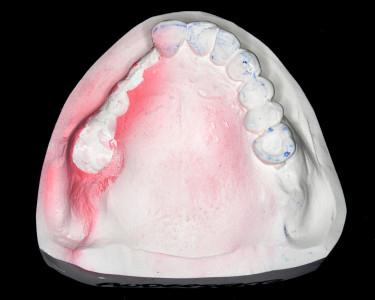
図2:前面像(左):領域12-16 (7-3 UNIV)にワックスアップを施した模型。
側面像(右) :ワックスアップは、後のインプラント補綴物の補綴空間を示す。
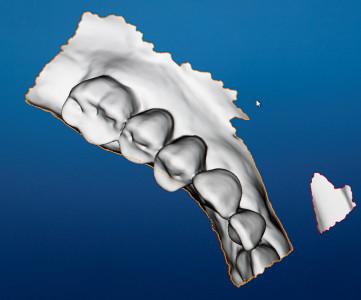
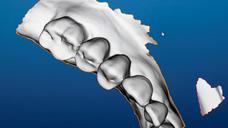
図4:ワックスアップが施された状態でのノーベルプロセラ2Gスキャン(2枚中の)最初の1枚のスクリーンショット
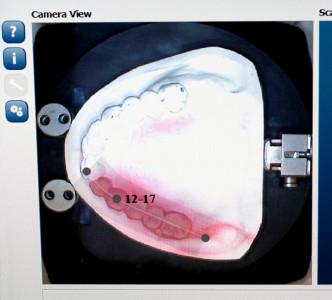
図6:歯科技工室での製造後:セグメンテーションのために、歯の輪郭をなぞる
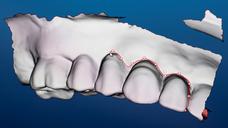
図8: 模型とワックスアップを被せたノーベルプロセラ・スキャンのデータセット、
続いてワックスアップを特定し、元のポジションに従って歯に番号を付与
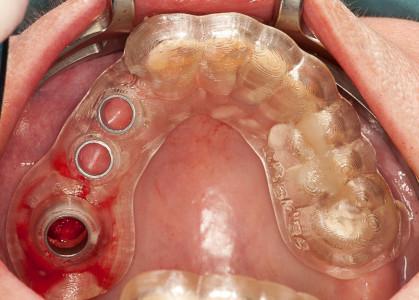
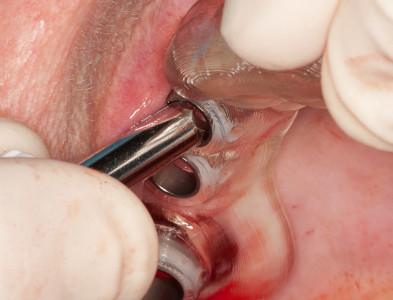
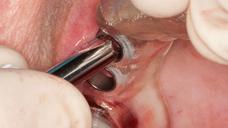
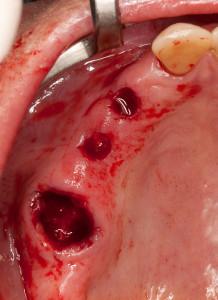
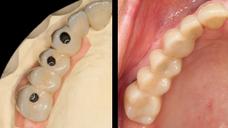
図10:口腔内の状態:ノーベルガイドが現位置(#16は抜歯)。
十分な軟組織があり、テンプレートが歯周を支持。
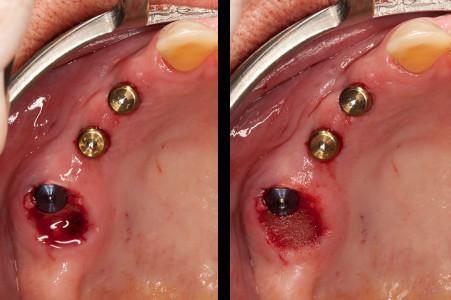
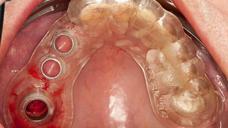
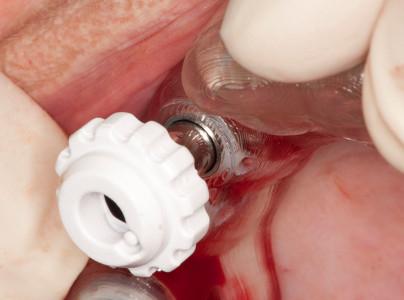
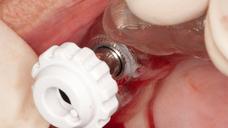
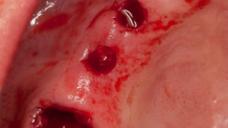
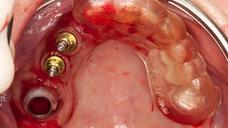
図15:(左)フルガイデッドにより最後のインプラントを埋入した状態(ガイドによる抜歯即時埋入)。注:レギュラー・プラットフォームのインプラント2本、ワイド・プラットフォームのインプラント1本を埋入(領域16には、初期固定が低いため、ヒーリング・アバットメントの代わりにカバー・スクリューを装着)(右) 抜歯窩の残りの部分は、ソルコセリル・ペーストで被覆
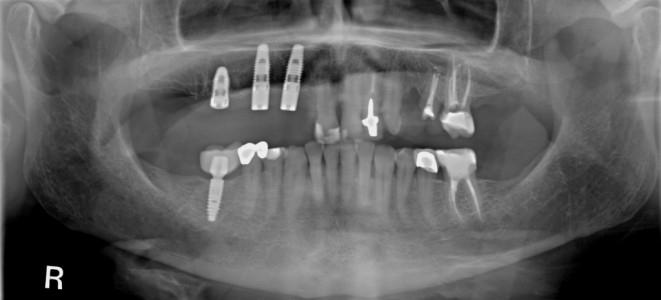
図16: 術後のパノラマX線写真制御
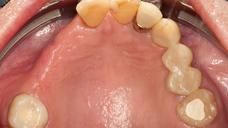
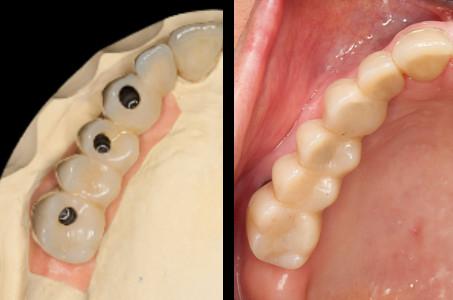
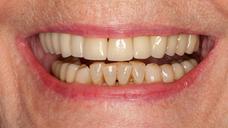
図18: 最終補綴物を現在の位置に装着した状態