-
0
Patient Assessment
- 0.1 Patient Demand
- 0.2 Anatomical location
-
0.3
Patient History
- 2.1 General patient history
- 2.2 Local history
-
0.4
Risk Assessment
- 3.1 Risk Assessment Overview
- 3.2 Age
- 3.3 Patient Compliance
- 3.4 Smoking
- 3.5 Drug Abuse
- 3.6 Recreational Drug and Alcohol Abuse
- 3.7 Condition of Natural Teeth
- 3.8 Parafunctions
- 3.9 Diabetes
- 3.10 Anticoagulants
- 3.11 Osteoporosis
- 3.12 Bisphosphonates
- 3.13 MRONJ
- 3.14 Steroids
- 3.15 Radiotherapy
- 3.16 Risk factors
-
1
Diagnostics
-
2
Treatment Options
-
2.1
Treatment planning
- 0.1 Non-implant based treatment options
- 0.2 Treatment planning conventional, model based, non-guided, semi-guided
- 0.3 Digital treatment planning
- 0.4 NobelClinician and digital workflow
- 0.5 Implant position considerations overview
- 0.6 Soft tissue condition and morphology
- 0.7 Site development, soft tissue management
- 0.8 Hard tissue and bone quality
- 0.9 Site development, hard tissue management
- 0.10 Time to function
- 0.11 Submerged vs non-submerged
- 0.12 Healed or fresh extraction socket
- 0.13 Screw-retained vs. cement-retained
- 0.14 Angulated Screw Channel system (ASC)
- 2.2 Treatment options esthetic zone
- 2.3 Treatment options posterior zone
- 2.4 Comprehensive treatment concepts
-
2.1
Treatment planning
-
3
Treatment Procedures
-
3.1
Treatment procedures general considerations
- 0.1 Anesthesia
- 0.2 peri-operative care
- 0.3 Flap- or flapless
- 0.4 Non-guided protocol
- 0.5 Semi-guided protocol
- 0.6 Guided protocol overview
- 0.7 Guided protocol NobelGuide
- 0.8 Parallel implant placement considerations
- 0.9 Tapered implant placement considerations
- 0.10 3D implant position
- 0.11 Implant insertion torque
- 0.12 Intra-operative complications
- 0.13 Impression procedures, digital impressions, intraoral scanning
- 3.2 Treatment procedures esthetic zone surgical
- 3.3 Treatment procedures esthetic zone prosthetic
- 3.4 Treatment procedures posterior zone surgical
- 3.5 Treatment procedures posterior zone prosthetic
-
3.1
Treatment procedures general considerations
-
4
Aftercare
パノラマX線撮影
Key points
- パノラマX線撮影は、複雑な3次元構造を2次元像として描出します。
- 骨の垂直的高さは、パノラマX線撮影で評価することができます。
- パノラマX線撮影は、口内法X線撮影で補うことができます。
歯科領域ではパノラマX線撮影は未だに人気が高く、幅広い診断に用いられており、顎骨の基本的な解剖学的特徴と異常所見を簡便に評価することができます。パノラマX線撮影は容易であり、下顎骨、上顎骨、歯、顎関節および上顎洞の下半分を1枚の画像に描出しますが、領域によって厚さの異なる顎骨の複雑な3次元断面を2次元像として視覚化するにすぎません。
パノラマX線写真は固有の誤差が多く、とりわけ患者のポジショニング、拡大率のばらつき、小臼歯部の像の重なり、切歯部への頚椎の重なり、硬組織と軟組織のアーチファクト等が認められます。
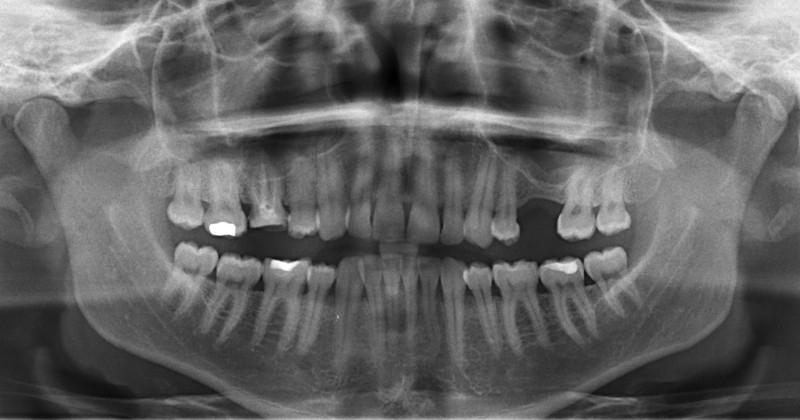
図1:パノラマX線写真
パノラマX線撮影では、X線源と検出器が患者の周囲を同時に回転し、曲面断層像を獲得します。焦点トラフはX線管および検出器に対して固定されています。この層内に患者の顎を正しくポジショニングします。この層は前歯部では臼歯部に比べてかなり薄くなっているため、前歯部と臼歯部の双方で歪みが生じ、このため顎の寸法を正確に再現することはできません。こうした欠点はありますが、インプラント歯科では拡大を考慮に入れることにより、骨高径を手っ取り早く評価することができるため、現在もパノラマX線撮影法が用いられています。拡大率はパノラマX線写真の種類によって異なり、とりわけ水平方向の測定に大きな影響を及ぼします。
パノラマX線撮影の主な利点として、硬組織内の異常を検出できるほか、治療に対する患者の適格性を評価することもできます。また、パノラマX線撮影は、口内法X線撮影とともにフォローアップで優先的に行うべき検査です。しかし、口腔顎顔面領域では、とりわけ診断および治療計画を目的としたX線撮影は3D撮像法へと移行しつつあります。
パノラマX線撮影により視覚化された完全な解剖学的ランドマークは、無歯顎のための治療ガイドラインのセクション(treatment-guidelines/edentulous/diagnostic/diagnostic-imaging/panoramic)でご覧いただけます